大動脈弁狭窄症とは
大動脈弁は通常3枚の弁で構成され、心臓から動脈へ血を送り出す際の出口となります。この3枚の弁の接合部が、何らかの原因で癒合し、弁を十分に開くことができないことを、大動脈弁狭窄症といいます。
大動脈弁狭窄症が高度になると、全身に血流を送り出すことが困難となります。これにより、血圧低下や失神、狭心症などの症状が出現します。また心臓に負荷がかかるため、心機能の低下・心不全発症の原因ともなり、さらには不整脈による突然死の原因になる場合もあります。
高齢化と診断技術の発達により、大動脈弁狭窄症は年々増加しています。
経カテーテル的大動脈弁植込み術とは
これまで大動脈弁狭窄症の治療は、心臓を切開して大動脈弁を人工のものに取り換える大動脈弁置換術が行われてきました。しかし、こうした手術を行うにはリスクが高いと判断されるケースも存在します。具体的には、非常に高齢である、肺や肝臓の病気も抱えている、すでに心臓外科手術を受けたことがある、胸部への放射線治療を受けたことがある、予後が1年以上と考えられる悪性腫瘍の合併がある、などです。
このような方にも根治的治療を可能とするのが、経カテーテル的大動脈弁植込み術(TAVRまたはTAVI) です。この手術は、カテーテルを用い、血管の中をつたって人工弁を植え込むものです。心臓を切開する弁置換術と異なり、施術中の心停止や、人工心肺を使用する必要がありません。
そのため、一般的にTAVR(TAVI)は、身体の負担軽減や施術時間の短縮を図れます。これにより、早期の安静やリハビリへのスムーズな移行が可能です。また食事の再開も早く、多くの症例で早期の独歩退院が得られています。
当院におけるTAVR・TAVI施術
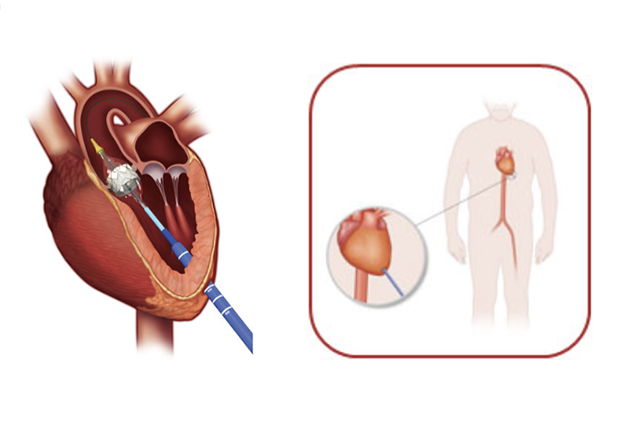
身体負担の軽減のため、足の血管からのカテーテル挿入(経大腿アプローチ)を第一選択としています。しかし、足の血管径が細い場合などは、胸壁からの挿入(経心尖アプローチ)を行います。(下記図参照)
人工弁は、金属の網(ステント)の中に生体弁を縫い付けたものです。経大腿アプローチでは、「バルーン拡張型」と「自己拡張型」のいずれかの人工弁を使用します。どちらの弁も、従来の人工弁と比べ、大きく性能が向上しています。大動脈弁と大動脈弁輪部の形態や大きさなどから、どちらを使用するか決定します。
また当院では、心臓血管外科、循環器内科、麻酔科、リハビリテーション科に属する医師や、放射線技師、臨床工学技士、看護師から組織された「ハートチーム」で手術前に話し合いを行い、外科治療またはTAVRのどちらで治療するかを決定しています。これにより、患者さんにとって最適な治療を選択するよう努めています。
経大腿アプローチ
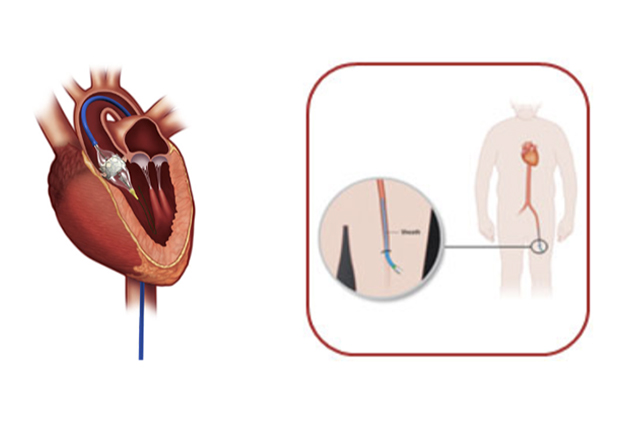
経心尖アプローチ